Diabetes mellitus is een groep endocriene ziekten die zich ontwikkelen als gevolg van verstoring van de glucose-absorptieprocessen en die chronisch zijn. Volgens schattingen van de WHO lijden wereldwijd ongeveer een half miljard mensen aan deze pathologie. Een juiste en tijdige behandeling van diabetes mellitus is van groot belang voor patiënten. Het leidt niet tot volledige verlichting van de ziekte, maar het zorgt er wel voor dat ernstige complicaties kunnen worden vermeden en de symptomen kunnen worden verlicht, waardoor een normale kwaliteit van leven wordt gegarandeerd.
Oorzaken
Simpel gezegd kunnen de oorzaken van diabetes worden omschreven als een afname van de gevoeligheid van cellen voor het hormoon insuline, of een schending van de secretie ervan.
De alvleesklier synthetiseert insuline, dat het gewenste suikerniveau in het bloed handhaaft en zorgt voor de toevoer van glucose naar de cellen van bijna alle weefsels van het lichaam.
Bij diabetes zijn metabolische processen verstoord. Ofwel produceren de cellen in de alvleesklier niet meer voldoende insuline (type 1), ofwel kan het lichaam de insuline niet goed gebruiken (type 2). Als gevolg hiervan hoopt glucose zich op in het bloed en de urine, in plaats van de cellen binnen te dringen. De patiënt ervaart respectievelijk hyperglykemie en glycosurie.
Diabetes mellitus is een van de multifactoriële ziekten. Het optreden ervan kan worden veroorzaakt door:
- virale ziekten;
- slechte voeding;
- fysieke inactiviteit;
- overgewicht, vooral in de zwaarlijvigheidsfase;
- leeftijdsgebonden veranderingen;
- alcohol drinken, te veel eten;
- ongecontroleerd gebruik van medicijnen;
- hypertensie;
- andere endocriene pathologieën;
- pancreasverwondingen;
- impact van stress.
De kans op het ontwikkelen van de ziekte in de aanwezigheid van een of meer provocerende factoren hangt af van de erfelijke aanleg.
Symptomen van suikerziekte
Specifieke symptomen van de ziekte zijn onder meer:
- frequent urineren (polyurie). Bij diabetes mellitus komt urine in grote hoeveelheden vrij, maar pijnloos en voornamelijk overdag;
- permanente dorst veroorzaakt door uitdroging;
- verhoogde eetlust, die zich aan het begin van de ziekte kan manifesteren in aanvallen. Patiënten voelen zich meestal aangetrokken tot zoete voedingsmiddelen die uit eenvoudige koolhydraten bestaan;
- gewichtsverandering. Door overmatige eetlust verliezen patiënten vaak gewicht als gevolg van een verhoogd katabolisme van eiwitten en vetten.
Diabetes mellitus gaat gepaard met andere symptomen:
- verminderde gezichtsscherpte;
- gevoelloosheid van de handen en voeten;
- slaperigheid (vooral overdag), zwakte, ernstige vermoeidheid en toegenomen zweten, zelfs bij lichte inspanning;
- huidproblemen (jeuk, niet-genezende wonden, het verschijnen van donkere bultjes in bepaalde delen van het lichaam);
- droge mond, ontsteking van het tandvlees, achteruitgang van de tanden.
Bij het eerste type ontwikkelt het insulinetekort zich snel en nemen de genoemde symptomen snel toe en zijn ze moeilijk te negeren. Bij patiënten met type 2 kan de ziekte lange tijd asymptomatisch zijn, en zelfs de tekenen die erop wijzen zijn mogelijk niet zo uitgesproken. Daarom wordt de tweede variant van de ziekte vaak enkele jaren na het begin ontdekt.
De patiënt vertoont mogelijk niet alle symptomen, maar slechts 2-3 ervan. Bovendien kunnen de symptomen van hyperglykemie hem pas in een bepaald stadium van de ziekte storen, en dan lijkt het lichaam zich aan te passen aan de verhoogde suikerspiegel en verdwijnen deze sensaties. Daarom is het belangrijk om bij de eerste tekenen van diabetes een speciale diagnose te stellen.
Soorten diabetes
Diabetes mellitus is geen enkele ziekte, maar een groep pathologische aandoeningen. De internationale classificatie omvat verschillende typen, maar bij de meeste patiënten wordt de diagnose type 1 of 2 gesteld. Zwangerschapsdiabetes komt ook vaak voor, omdat deze tijdens de zwangerschap optreedt en de gezondheid van de vrouw en het kind kan bedreigen.
Diabetes mellitus type 1
Type 1-diabetes begint wanneer de alvleesklier stopt met het produceren van insuline als gevolg van de vernietiging van bètacellen. Hierdoor ontstaat er een absoluut tekort aan dit hormoon in het lichaam, wordt het koolhydraatmetabolisme verstoord en lijden andere metabolische processen. De ziekte begint meestal vóór de leeftijd van 30 jaar, vaak in de kindertijd of adolescentie.
Dit type ziekte is genetisch bepaald en de ontwikkeling van pathologie vindt plaats onder invloed van externe factoren die op het immuunsysteem inwerken.
Diabetes mellitus type 2
Type 2-diabetes wordt veel vaker gediagnosticeerd dan type 1. Het mechanisme van het optreden ervan is anders: de alvleesklier genereert nog steeds insuline, maar glucose komt de cellen niet binnen vanwege een verminderde gevoeligheid voor het hormoon. De hoeveelheid ervan in het bloed blijft constant op een hoog niveau. Deze aandoening wordt insulineresistentie genoemd.
De ziekte ontwikkelt zich meestal bij volwassenen, vaak na 40-45 jaar. De aanwezigheid van overgewicht is van groot belang voor het optreden van de ziekte: volgens de statistieken is dit typerend voor meer dan 80% van de patiënten met deze diagnose. In aanwezigheid van deze factor is de kans groter dat een erfelijke aanleg wordt gerealiseerd, omdat door overtollige vetmassa een defect in de insulinereceptoren optreedt.
Bij mensen die geen overgewicht hebben, wordt insulineresistentie veroorzaakt door andere redenen, waaronder endocriene ziekten en enkele andere ziekten.
Zwangerschapsdiabetes
Deze pathologie komt voor bij zwangere vrouwen als gevolg van verminderde glucosetolerantie. Dit is een tussentoestand tussen normaal en diabetes, die meestal na de bevalling verdwijnt. Het moet worden onderscheiden van de primaire manifestatie van type 1 of 2 die tijdens de zwangerschap wordt ontdekt.
Vrouwen die risico lopen:
- overgewicht;
- ouder dan 30 jaar;
- een voorgeschiedenis hebben van ernstige toxicose en gestosis, chronische miskraam, doodgeboorte, chronische misvormingen bij kinderen tijdens eerdere zwangerschappen;
- lijden aan cardiovasculaire en endocriene ziekten.
Diabetes bij zwangere vrouwen kan zonder deze factoren ontstaan.
Deze pathologie vormt een bedreiging voor vrouwen en kinderen en leidt zelfs tot levensbedreigende aandoeningen. Risico's en mogelijke complicaties kunnen worden voorkomen door uw suikerspiegel onder controle te houden.
Risicofactoren
Talrijke onderzoeken brengen de kans op het ontwikkelen van de ziekte rechtstreeks in verband met genetische aanleg. Als een van de ouders diabetes type 1 heeft, is de kans om de ziekte te erven 5%; als beide ouders ziek zijn, loopt deze op tot 20%. Voor een persoon wiens ouders de ziekte type 2 hebben, is de kans om de ziekte te krijgen ongeveer 80%, en in geval van obesitas benadert deze de 100%.
Maar zelfs als u directe familieleden met diabetes heeft, kunt u de implementatie van een erfelijke aanleg voorkomen als u rekening houdt met risicofactoren en preventieve maatregelen neemt.
Viscerale obesitas is een van de belangrijkste factoren die de ontwikkeling van diabetes mellitus veroorzaken. Overgewicht wordt veroorzaakt door een slecht dieet met een hoge consumptie van eenvoudige koolhydraten, gebrek aan fysieke activiteit, het nemen van bepaalde medicijnen en hormonale stoornissen (bijvoorbeeld een teveel aan androgenen). Volgens internationale normen wordt viscerale obesitas gediagnosticeerd als de tailleomtrek bij vrouwen meer dan 80 cm en bij mannen meer dan 94 cm bedraagt.
Andere leefstijlfactoren zijn onder meer roken, alcoholmisbruik en langdurige blootstelling aan stress.
Andere ziekten
In gevaar zijn vrouwen met polycysteus ovariumsyndroom, evenals mensen van beide geslachten met cardiovasculaire en endocriene ziekten.
Leeftijd
Als alle overige omstandigheden gelijk blijven, neemt het risico op het ontwikkelen van diabetes type 2 toe bij mensen ouder dan 45 jaar.
Diagnostische methoden
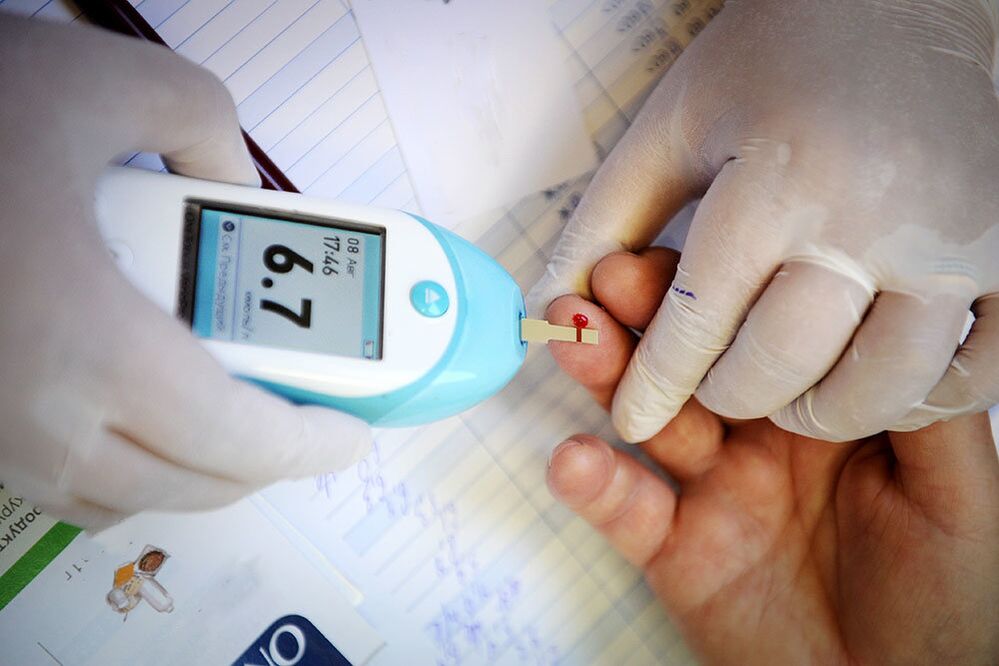
De meest betrouwbare manier om diabetes te diagnosticeren is laboratoriumonderzoek. Het eerste waardoor u de aanwezigheid van een ziekte kunt vermoeden, is dat uw bloedsuikerspiegel hoger is dan normaal (op een lege maag is deze meer dan 6, 1-7, 0 mmol/l, en 2 uur na een maaltijd is deze meer dan 11, 1 mmol). /l). Als de resultaten twijfelachtig zijn, wordt een aanvullende glucosetolerantietest uitgevoerd; dit helpt om prediabetes te identificeren.
Tijdens het onderzoek worden ook het geglyceerde hemoglobine, de insulineresistentie-index en de aanwezigheid van glucose in de urine gecontroleerd en worden er tests op insuline en C-peptide uitgevoerd, waarmee de activiteit van β-cellen en het insulinevolume kan worden beoordeeld. productie.
Om type 1-diabetes te diagnosticeren, vooral in atypische gevallen, wordt een bloedtest voor antilichamen tegen β-cellen voorgeschreven.
Ook kan de patiënt voor consultatie naar specialisten (cardioloog, oogarts) worden gestuurd om complicaties te voorkomen.
Het is beter om een volledig onderzoek te ondergaan in één medische instelling, waar u zich snel kunt laten testen en medisch advies kunt krijgen. Het moderne medische centrum heeft de voorwaarden geschapen voor een snel en kwalitatief hoogstaand onderzoek van patiënten. Dankzij de technische uitrusting van het medisch centrum kunt u het nodige onderzoek uitvoeren, en de kliniek heeft ervaren artsen in dienst die een behandeling voorschrijven en eventuele vragen ophelderen.
Behandeling van suikerziekte
Er zijn nog geen methoden gevonden om deze ziekte volledig te elimineren. De behandeling is gericht op het stabiliseren van de toestand van de patiënt, het verlichten van symptomen en het voorkomen van complicaties. Als alle aanbevelingen worden opgevolgd, kunnen patiënten met diabetes de impact van de ziekte op het dagelijks leven minimaliseren.
Medicamenteuze behandeling kan bestaan uit insulinetherapie of orale medicijnen die de bloedsuikerspiegel verlagen. Insuline is noodzakelijk voor patiënten met diabetes mellitus type 1, omdat het het probleem van het compenseren van het koolhydraatmetabolisme oplost en de ontwikkeling van hypo- en hyperglykemie voorkomt. In het tweede type wordt het voorgeschreven in geval van ineffectiviteit van andere maatregelen, maar ook op basis van indicaties (bijvoorbeeld tijdens de zwangerschap, aanzienlijke vermindering van het lichaamsgewicht, bepaalde complicaties).
Antihyperglycemische geneesmiddelen worden voorgeschreven aan patiënten met het tweede type. Deze groep omvat producten met verschillende werkingsprincipes:
- het verbeteren van de insulinesecretie;
- toenemende insulinegevoeligheid;
- het verminderen van de opname van koolhydraten en andere;
Ze werken anders, maar helpen uiteindelijk de normale bloedsuikerspiegel te herstellen.
Het bepalen van het behandelprogramma, het kiezen van een medicijn of een combinatie van beide valt onder de bevoegdheid van de behandelend arts. U kunt met een verwijzing van een lokale therapeut of zonder verwijzing tegen betaling een afspraak krijgen bij een endocrinoloog in de kliniek. U kunt online of telefonisch een afspraak maken voor een adviesgesprek.
Andere behandelmethoden worden ook gebruikt in combinatie met medicijnen:
- dieet (dieet voor diabetes mellitus impliceert noodzakelijkerwijs het beperken van koolhydraten),
- haalbare fysieke activiteit,
- compensatie voor tekorten aan vitamines en micro-elementen,
- regelmatige controle van het suikerniveau.
Als er complicaties of bijkomende ziekten optreden, wordt bovendien een passende behandeling voorgeschreven. Chirurgische methoden (bariatrie) worden ook gebruikt bij de behandeling van diabetes wanneer andere maatregelen onvoldoende effectief zijn.
Mogelijke complicaties
Een verminderd koolhydraatmetabolisme bij diabetes mellitus beïnvloedt het functioneren van het hele lichaam, maar de ziekte heeft het meest destructieve effect op de bloedvaten.
Veel voorkomende diabetescomplicaties zijn:
- netvliesloslating;
- nierfalen;
- neuropathie;
- atherosclerose, wat tot veel ernstige problemen leidt, waaronder angina pectoris, hartaanvallen en beroertes.
De ziekte heeft een negatieve invloed op het immuunsysteem en veroorzaakt pathologieën van de huid en gewrichten.
De ernstigste complicatie is diabetisch coma. Deze aandoening kan worden veroorzaakt door een te hoog of te laag suikergehalte. In dergelijke gevallen heeft de patiënt dringende medische zorg nodig op de intensive care.
Preventie van pathologie
Maatregelen om diabetes mellitus te voorkomen vallen deels samen met algemene aanbevelingen voor het behoud van de gezondheid en het voorkomen van ziekten. Mensen met een genetische aanleg moeten deze bijzonder zorgvuldig observeren:
- een actieve levensstijl leiden en het gewicht onder controle houden;
- eet goed en verminder de consumptie van snelle koolhydraten (gebak, snoep, enz. );
- slechte gewoonten opgeven (roken, regelmatig alcoholgebruik);
- vermijd onnodige stress;
- Controleer na 40 jaar jaarlijks uw bloedsuikerspiegel.
Om de ontwikkeling van diabetes niet te missen, deze in een vroeg stadium te identificeren en uw lichaam te helpen, is het belangrijk om waarschuwingssignalen in de gaten te houden en niet te aarzelen om een arts te raadplegen.
























